เอกสารสำคัญในงานสุขาภิบาล
| แบบประเมินการใช้กระเป๋าใส่น้ำของทหารกองประจำการ ทบ. v.2 | |
| File Size: | 213 kb |
| File Type: | |
| |||||||
| คู่มือ_ชุดทดสอบหาเชื้อโคลิฟอร์ม.pdf | |
| File Size: | 1541 kb |
| File Type: | |
|
| ||||||||||||
|
| ||||||||||||
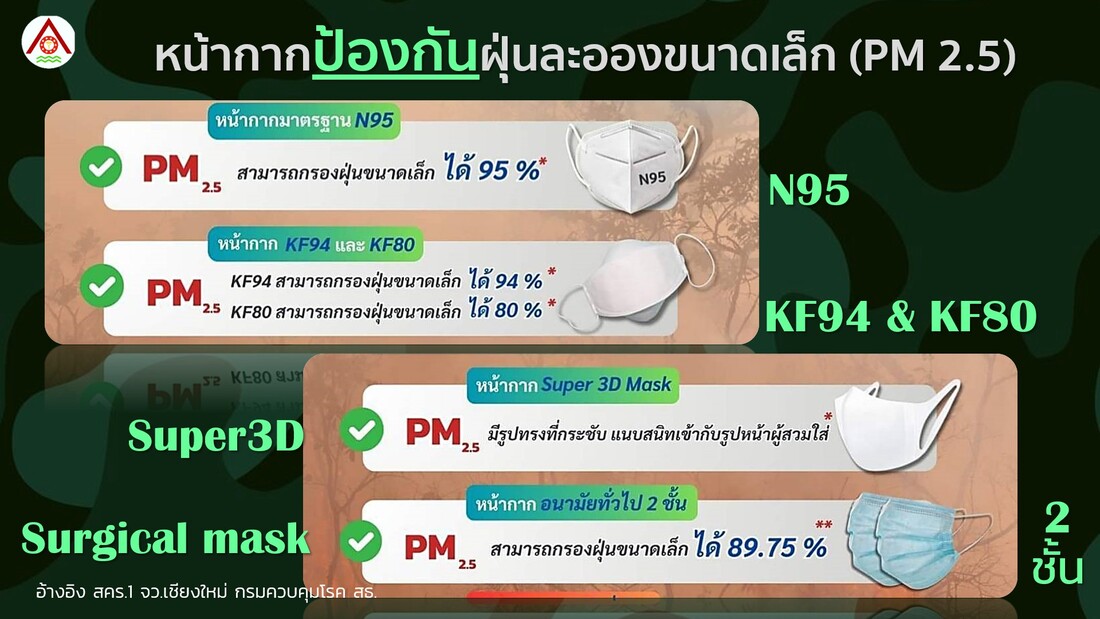
| คำแนะนำในการดูแลสุขภาพจากปัญหาจากฝุ่นละอองขนาดเล็ก PM2.5 | |
| File Size: | 626 kb |
| File Type: | |
| การคำนวนร้อยละการเปลี่ยนแปลงสีปัสสาวะ.xlsx | |
| File Size: | 14 kb |
| File Type: | xlsx |
บทความ คำแนะนำที่เกี่ยวข้อง
เลือกน้ำดื่มอย่างไร "สะอาด ปลอดภัย"
🔹น้ำดื่มบรรจุขวดทุกชนิด : มีเครื่องหมายรองรับจาก อย. , ลักษณะภาชนะต้องสะอาด, ฝาขวดปิดผนึกสนิท , น้ำ ต้องใสสะอาด
🔹ตู้น้ำดื่มหยอดเหรียญ : ตู้สะอาค จุดวางภาชนะและหัวจ่ายน้ำไม่มีตะไคร่น้ำ , น้ำดื่มสะอาดจะต้องไม่มีกลิ่น
🔹น้ำประปา : ควรดื่มน้ำประปาที่ผ่านการรับรองคุณภาพ จากกรมอนามัย
และตรวจสอบน้ำประปาดื่มได้ที่ สายด่วนการประปาส่วนภูมิภาค 1662
🔹น้ำฝน : ภาชนะเก็บน้ำฝน จะต้องสะอาดมีฝาปิด หากยังไม่มั่นใจ ควรนำน้ำมาต้มก่อนดื่ม
🔹น้ำบ่อตื้น บ่อบาดาล ก่อนนำน้ำมาใช้ดื่ม ควรให้ผ่าน การปรับปรุง โดย การตกตะกอน การกรอง และเติมคลอรีนฆ่าเชื้อโรค หรือต้มให้เดือด
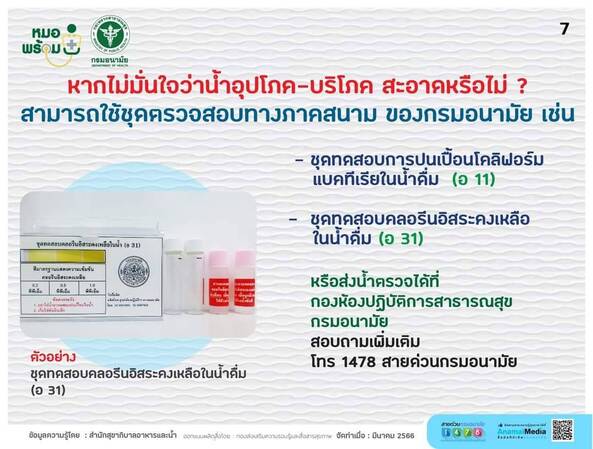
⚠️หากไม่มั่นใจว่าน้ำอุปโภค-บริโภค สะอาดหรือไม่ ? สามารถใช้ชุดตรวจสอบทางภาคสนาม ของกรมอนามัย ติดต่อ 1478 สายด่วนกรมอนามัย
ท่านสามารถ ติดตามสาระความรู้สุขภาพ เพิ่มเติมได้ที่
👉https://multimedia.anamai.moph.go.th/
🔹น้ำดื่มบรรจุขวดทุกชนิด : มีเครื่องหมายรองรับจาก อย. , ลักษณะภาชนะต้องสะอาด, ฝาขวดปิดผนึกสนิท , น้ำ ต้องใสสะอาด
🔹ตู้น้ำดื่มหยอดเหรียญ : ตู้สะอาค จุดวางภาชนะและหัวจ่ายน้ำไม่มีตะไคร่น้ำ , น้ำดื่มสะอาดจะต้องไม่มีกลิ่น
🔹น้ำประปา : ควรดื่มน้ำประปาที่ผ่านการรับรองคุณภาพ จากกรมอนามัย
และตรวจสอบน้ำประปาดื่มได้ที่ สายด่วนการประปาส่วนภูมิภาค 1662
🔹น้ำฝน : ภาชนะเก็บน้ำฝน จะต้องสะอาดมีฝาปิด หากยังไม่มั่นใจ ควรนำน้ำมาต้มก่อนดื่ม
🔹น้ำบ่อตื้น บ่อบาดาล ก่อนนำน้ำมาใช้ดื่ม ควรให้ผ่าน การปรับปรุง โดย การตกตะกอน การกรอง และเติมคลอรีนฆ่าเชื้อโรค หรือต้มให้เดือด
⚠️หากไม่มั่นใจว่าน้ำอุปโภค-บริโภค สะอาดหรือไม่ ? สามารถใช้ชุดตรวจสอบทางภาคสนาม ของกรมอนามัย ติดต่อ 1478 สายด่วนกรมอนามัย
ท่านสามารถ ติดตามสาระความรู้สุขภาพ เพิ่มเติมได้ที่
👉https://multimedia.anamai.moph.go.th/
|
|
ขั้นตอนการทดสอบชุดทดสอบโคลิฟอร์มขั้นต้น SI-2
1. จุ่มไม้พันสำลีลงในน้ำยา SI-2 บิดพอหมาด (ไม้พันสำลี 1 อัน/น้ำยา 1 ขวด/ภาชนะอุปกรณ์ 5 ชิ้น/ประเภทภาชนะ) 2. ป้ายไม้พันสำลีบนผิวภาชนะอุปกรณ์หรือมือที่จะตรวจหมุนซ้ำ ๆ 3. จุ่มไม้พันสำลีลงในชวดน้ำยา หมุนไปมาหลาย ๆ ครั้ง บิดพอหมาด นำไปป้ายภาชนะอุปกรณ์ชิ้นต่อไปจนครบ 5 ชิ้น 4. หักไม้สวอปโดยดึงไม้ให้พ้นปากขวดประมาณครึ่งหนึ่งแล้วหักไม้กับปากขวด ตั้งทิ้งไว้ที่อุณหภูมิห้องเป็นเวลา 17-24ชั่วโมง ก่อนอ่านและรายงานผล การอ่านและรายงานผล
|
สุขาภิบาลอาหาร
-อยู่ระหว่างดำเนินการ-